Úlcera de Cameron: causa refractaria de anemia
Olivares Valles A, Chico Álvarez I, Ortega Carbonell AF, Alonso Prada A, Arias Rivera ML, Quintanilla Lázaro E, Castro Urda JL, Rábago Torre LR
Servicio de Aparato Digestivo. Hospital Universitario Severo Ochoa. Leganés (Madrid).
RESUMEN
La úlcera de Cameron es una ulceración lineal en los pliegues gástricos, a nivel de la impresión diafragmática, en pacientes con una hernia hiatal de gran tamaño. La relevancia clínica de esta entidad es la facilidad para pasar desapercibida y no ser diagnosticada y su potencial para producir complicaciones como hemorragia digestiva (aguda, crónica u oscura) y anemia crónica de origen obscuro. El diagnostico se realiza mediante endoscopia digestiva alta y su tratamiento es médico en la mayoría de los casos aunque un pequeño porcentaje requieren reparación quirúrgica.
Caso clínico. Paciente varón de 44 años con funduplicatura de Nissen con antecedentes previos de anemia crónica estudiada sin objetivar patología hemorrágica. Acude a urgencias por anemia sintomática con 6 g/dl de hemoglobina. Se realiza una endoscopia alta que muestra gastritis erosiva leve, colonoscopia y TAC sin hallazgos patológicos, y tránsito intestinal que evidencia un gran saco herniario. Dos meses después acude nuevamente a urgencias por melena de reciente aparición y anemia. En la endoscopia urgente se aprecian varias ulceraciones lineales gástricas alrededor del hiato. Tras varios episodios posteriores recidivantes de melenas a pesar de medicación anti secretora y hierro oral, se decide derivar a cirugía.
Discusión. Presentamos un caso clínico de anemia ferropénica y melenas que tras varias endoscopias altas es diagnosticado finalmente de hemorragia digestiva secundaria a úlcera de Cameron, coincidiendo esta última con un último ingreso en urgencias por melenas. Con ello demostramos la relevancia de esta entidad como causa de hemorragia digestiva alta obscura. Se trata de una lesión longitudinal en el saco herniario que puede pasar desapercibida en los estudios endoscópicos, visualizándose con maniobras de retroversión y debe considerarse dentro del diagnóstico diferencial de anemia refractaria en pacientes con hernia hiatal. Su diagnóstico es endoscópico y su tratamiento se basa en inhibidores de la bomba de protones (IBPs) y suplementos de hierro oral, quedando la opción quirúrgica como tratamiento de rescate.
INTRODUCCIÓN
La hernia hiatal por deslizamiento se produce cuando la unión gastroesofágica y una parte del estómago se desplazan por encima del diafragma, cuya causa en la mayoría de los casos es desconocida. Su frecuencia aumenta con la edad (1) y es un hallazgo endoscópico muy frecuente. La mayor parte de los pacientes se encuentran asintomáticos, sin embargo se cree que al modificar tanto la anatomía como la fisiología de los mecanismos antirreflujo, la hernia contribuye a la lesión de la mucosa del esófago por el reflujo gástrico y, en ocasiones, a la aparición de la sintomatología de enfermedad por reflujo. Su relevancia clínica es a su vez de interés ya que puede dar lugar a anemia ferropénica y hemorragia digestiva de origen oculto o exteriorizarse como hemorragia alta aguda y crónica, secundarias a erosiones o úlceras.
La úlcera de Cameron es una lesión longitudinal en los pliegues gástricos dentro del saco herniario a nivel del hiato diafragmático. Su incidencia es de alrededor del 5.2% en pacientes con hernia hiatal(2) que se someten a una endoscopia digestiva. Las úlceras pueden ser consecuencia de la distensión mecánica por la contracción diafragmática y el deslizamiento herniario ó la isquemia y el daño en la mucosa secundario al ácido gástrico (2-4). En la actualidad, a pesar de la mejora de las técnicas endoscópicas, a menudo se diagnostican de forma accidental y hasta en un tercio de los pacientes están relacionadas con hemorragia gástricas de gran relevancia o anemia ferropénica refractaria.
CASO CLÍNICO
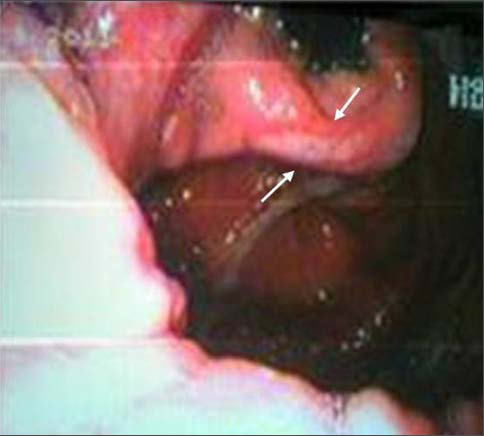
Varón de 44 años con antecedentes previos de anemia crónica estudiada sin objetivar patología hemorrágica y con funduplicatura Nissen realizada hace 5 años. Acude a Urgencias derivado desde su centro de trabajo por presentar hemoglobina 6 g/dl sin exteriorización de melenas ni otra sintomatología asociada. La exploración física fue normal, y en la analítica existían datos de anemia ferropénica, sin otros parámetros alterados. El paciente fue transfundido con dos concentrados de hematíes y se realizó una endoscopia alta que identificó una hernia hiatal y gastritis erosiva corporal. Posteriormente se llevó a cabo una colonoscopia y un TAC abdominal que fueron normales. En el tránsito intestinal se objetivó una gran hernia de hiato. Tres meses después acude por deposiciones melénicas, objetivándose en la endoscopia una funduplicatura no funcionante y erosiones milimétricas en fundus (Figura 1) por lo que se inicia tratamiento con IBPs. Dos meses después, el paciente presenta un nuevo episodio de melenas con hemoglobina de 8.4 g/dl, y en la endoscopia urgente esta vez se detectan (Figuras 2 y 3) y visualizan en la funduplicatura varias ulceraciones longitudinales de 1,5 cm con fibrina, diagnosticándose de úlcera de Cameron. Dado que la funduplicatura no es funcionante y está actuando como saco herniario se decide remitir al paciente al Servicio de Cirugía para corregir la funduplicatura y por tanto evitar el sangrado crónico secundario a las úlceras de la mucosa gástrica.

FIGURA 1.-Úlcera de Cameron en rodete de funduplicatura.

FIGURA 2.-Úlcera lineal en curvatura menor gástrica.
DISCUSIÓN
En 1986, Cameron y Higgins estudiaron prospectivamente a 109 pacientes con el diagnóstico endoscópico de hernia (1) y describieron la asociación entre anemia por déficit de hierro y el hallazgo endoscópico de lesiones lineares ulceradas en los pliegues mucosos gástricos localizadas en o cerca al hiato diafragmático, las cuales fueron denominadas “úlceras de Cameron”. Su prevalencia es proporcional al tamaño del saco herniario (5), y en dos tercios de los casos se presentan como múltiples úlceras. En la actualidad, a pesar de la mejora de las técnicas endoscópicas, son difíciles de diagnosticar y a menudo se diagnostican de forma accidental y hasta en un tercio de los pacientes están relacionadas con hemorragia gástricas de gran relevancia o anemia ferropénica refractaria.

FIGURA 3.-Múltiples úlceras lineales paralelas a los pliegues gástricos en hernia hiatal.
El caso que presentamos es un ejemplo de anemización progresiva en un paciente sano con todo el estudio de anemia ferropénica normal, que requirió tres endoscopias digestivas altas hasta alcanzar su diagnóstico. Por tanto, esta entidad debe ser considerada dentro del diagnóstico diferencial de la anemia en aquellos casos con hernia hiatal durante la exploración endoscópica (4, 7-8). En la actualidad no existen guías de consenso sobre la optimización del tratamiento de esta entidad y hay un número pequeño de casos publicados en la literatura (9) que abarcan diferentes actuaciones. Su manejo incluye inhibidores de la bomba de protones, hierro oral (1, 2, 4, 7, 8) e incluso transfusiones sanguíneas y en casos de hemorragia digestiva aguda un tratamiento endoscópico precoz (10,11). A pesar de todo, un tercio de los casos presentan recurrencia (6), siendo estos casos los que se benefician de la opción quirúrgica. Nuestro paciente ya había sido intervenido mediante funduplicatura, pero en la actualidad no era funcionante y la hernia hiatal se había reproducido, por lo que finalmente fue necesario una nueva intervención y consecuentemente evitar nuevos episodios de hemorragia digestiva alta.
En resumen presentamos un caso de anemia refractaria debido a varias úlceras de Cameron, entidad que puede pasar fácilmente desapercibida y que forma parte del diagnóstico diferencial de hemorragia oculta. Su diagnóstico precoz supone realizar un menor número de pruebas invasivas, si bien su tratamiento en ocasiones puede terminar en cirugía.
BIBLIOGRAFÍA
- Sleisenger MH, Feldman M, Friedman LS, Brandt LJ. Sleisenger and Fordtran’s gastrointestinal and liver disease: Pathophysiology, diagnosis, management. 9th ed Philadelphia, PA: Saunders, Elsevier; 2010. pp 381-3, 710.
- Cameron AJ, Higgins JA: Linear gastric erosion. A lesion associated with large diaphragmatic hernia and chronic blood loss anemia. Gastroenterology 1986; Aug;91(2):338-42.
- Nguyen N, Tam W, Kimber R, Roberts-Thomson IC: Gastrointestinal: Cameron’s erosions. J Gastroenterol Hepatol 2002; 17:343.
- Moskovitz M, Fadden R, Min T, Jansma D, Gavaler J. Large hiatal hernias, anemia, and linear gastric erosion: studies of etiology and medical therapy. Am J Gastroenterol 1992;87: 622–6.
- Nguyen N, Tam W, Kimber R, Roberts-Thomson IC: Gastrointestinal: Cameron’s erosions. J Gastroenterol Hepatol 2002; 17:343.
- Weston AP. Hiatal hernia with Cameron ulcers and erosions. Gastrointest Endosc Clin N Am 1996; 6(4):671-9.
- Zuckerman GR, Prakash C et al. Gastroenterological Association technical review of the evaluation and management of occult and obscure gastrointestinal bleeding. Gastroenterology 2000; 118: 201-21.
- Panzuto F, Di Giulio E, Capurso G, BacciniF, D’Ambra G, Delle Fave G, et al. Large hiatal hernia in patients with iron deficiency anaemia: a prospective study on prevalence and treatment. Aliment Pharmacol Ther 2004; 19:663.
- Maganty K, Smith RL. Cameron lesions: unusual cause of gastrointestinal bleeding and anemia. Digestion 2008; 77 (3-4): 214-7.
- Lin CC, Chen TH, Ho WC, Chen TY: Endoscopic treatment of a Cameron lesion presenting as life-threatening gastrointestinal hemorrhage. J Clin Gastroenterol 2001; 33:423.
- Kapadia S, Jagroop S, Kumar A. Cameron ulcers: An atypical source for a massive upper gastrointestinal bleed. World J Gastroenterol 2012 September 21; 18(35): 4959-4961.
