Pileflebitis portal y trombosis de las venas mesentérica superior e inferior por Fusobacterium necrophorum.
Cristina Torres, Susana Revuelta, Ángela Martinez, Elena Pérez, Víctor Escrich, Begoña Sacristán
Servicio de Aparato Digestivo del Complejo Hospitalario San Millán-San Pedro, Logroño, La Rioja.
RESUMEN
La pileflebitis de la vena porta y la trombosis mesentérica son cuadros descritos en la literatura médica asociados a cuadros infecciosos abdominales o paraneoplásicos. El diagnóstico radica en la realización de una adecuada historia clínica asociadas a las pruebas de imagen y de microbiología (hemocultivos) sugestivos de esta patología. Fusobacterium necrophorum se encuentra descrito bastamente en patología de cabeza y cuello siendo su asociación más frecuente el síndrome de Lemierre. Es importante tenerlo en cuenta también como causante de patología infecciosa abdominal para poder diagnosticarlo. El tratamiento de primera línea es la antibioterapia de amplio espectro siendo controversial el uso de anticoagulación.
PALABRAS CLAVE Fusobacterium necrophorum, pileflebitis.
INTRODUCCIÓN
Fusobacterium necrophorum es un bacilo gram negativo anaerobio que forma parte de la flora orofaríngea normal. Puede ser patógeno causando infecciones necrotizantes, siendo responsable de sepsis y abscesos. La entidad clínica más descrita en la literatura causada por este bacilo es el síndrome de Lemierre que se caracteriza por un cuadro primario infeccioso de la orofaringe en un individuo inmunocompetente que además presenta tromboflebitis secundaria de la vena yugular interna con formación de abscesos en diferentes localizaciones, siendo la más frecuente el hígado. Reportamos un caso de pileflebitis portal y trombosis de las venas mesentérica superior e inferior por Fusobacterium necrophorum.
CASO CLÍNICO
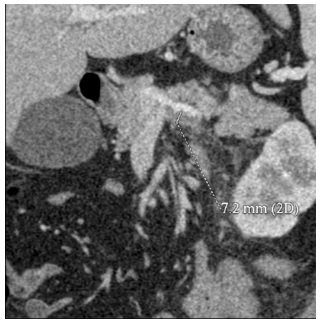
Mujer de 55 años que ingresa en el Servicio de Digestivo procedente de Urgencias con la impresión diagnóstica de colangitis. La paciente refería fiebre de siete días de evolución acompañado de malestar general. Quince días antes presentó cuadro gripal con aumento de secreción nasal y cefalea que remitió en una semana. No presentó síntomas digestivos. Como antecedentes destacables la paciente era fumadora con un índice tabáquico de 60 paquetes/año, bebedora habitual de 42 g de alcohol semanal. Además estaba diagnosticada de bronquitis crónica sin control médico y diverticulosis de colon diagnosticada en el 2013 como hallazgo incidental en una tomografía abdominal computarizada (TAC). La exploración física objetivó tensiones arteriales en límites inferiores, fiebre de 38ºC. El abdomen levemente doloroso en hipocondrio derecho, palpándose el borde hepático a 3 cm debajo del reborde costal. El resto de la exploración fue normal. En las pruebas de laboratorio destacaron hipertransaminasemia (AST 121, ALT 123) y parámetros de sepsis (elevación de dímero D, fibrinógeno, leucocitosis PCR y procalcitonina de 18.22). Se extrajeron hemocultivos y serologías para descartar patologías virales (VHB y VHC, CMV, EBV, HSV) siendo todas éstas negativas. Respecto a las pruebas de imagen; la radiografía simple de tórax mostró un infiltrado intersticial en lóbulo superior derecho ya evidenciado en anteriores radiografías de tórax y la de abdomen fue normal. La ecografía abdominal no evidenció alteraciones a nivel hepático ni en vías biliares. Con estos datos y a la espera de resultados de hemocultivos se inició antibioterapia intravenosa de amplio espectro (piperacilina tazobactam) solicitándose posteriormente la tomografía toraco-abdominal que objetivó trombosis de las venas mesentérica superior e inferior con trombo parcial en eje esplenoportal, pileflebitis y diverticulosis colónica sin signos de diverticulitis. Ante los hallazgos de trombosis se realizó interconsulta a hematología para estudio de hipercoagulabilidad y se inició de tratamiento anticoagulante (enoxaparina 80 mg SC cada 12 horas). En el estudio de hipercoagulabilidad destacó como positivo el anticuerpo anticoagulante lúpico (título moderado alto).

Figura 1.- Trombosis venosa mesentérica superior e inferior con trombo parcial en eje esplenoportal.
Durante su hospitalización la paciente presentó diarrea encontrándose en el examen coproparasitológico Giardia lamblia. Además cursó con candidiasis oral, por lo que se inició tratamiento con metronidazol por vía oral y enjuagues bucales de nistatina. Habiendo completado 10 días de tratamiento se retiró el metronidazol y se continuó con piperacilina tazobactam intravenoso. La paciente presentó empeoramiento del estado general y fiebre. Por esto, se realizaron nuevos cultivos incluyendo la punta de catéter. Se realizó nueva analítica de sangre en la que destacó esta vez neutropenia y reactantes de fase aguda aumentados (PCR 287). Se continuó con la misma terapia antibiótica añadiéndose linezolid y filgrastim (factor estimulante de colonias de granulocitos). En búsqueda de foco febril se realizaron ecocardiograma, fondo de ojo y TAC planteándose la posibilidad de diverticulitis, por hallazgos de imagen (rarefacción de la grasa y líquido libre adyacente localizado en fosa iliaca izquierda) aunque sin presentar la paciente cuadro clínico sugestivo. Tras recibir informe de microbiología del crecimiento en los hemocultivos de Fusobacterium necrophorum sensible a penicilina se inició tratamiento con este antibiótico y metronidazol. El resto de cultivos fueron negativos (urocultivo, cultivo de punta de catéter, coprocultivo). Se consultó con el servicio de Infecciosas quienes aconsejaron tratamiento con dichos antibióticos durante 14 días, para lo que se colocó una vía central. La paciente presentó una evolución favorable, quedando afebril a las 48 horas y al alta se reinició anticoagulación tras retirada de vía central. Al mes, se volvió a valorar a la paciente en consulta externa. La exploración física fue negativa. En la TAC toracoabdominal control la trombosis tuvo una resolución completa y se evidenció una colección líquida residual en la región pélvica sin características de absceso. En la actualidad la paciente continúa en seguimiento por nuestro servicio, persiste asintomática y los títulos de anticoagulante lúpico se han normalizado.
DISCUSIÓN
La infección por Fusobacterium necrophorum es más frecuente en hombres que mujeres y tiene un pico de incidencia en los meses de invierno. La asociación entre Fusobacterium necrophorum y la trombosis venosa ha sido ampliamente descrita en la literatura, siendo la forma más frecuente el síndrome de Lemierre (trombosis de la vena yugular interna precipitada por una infección de origen respiratorio u orofaríngeo, ótico, dental, mastoides, senos paranasales). Otros cuadros descritos son la meningitis con trombosis de venas cerebrales o del seno cavernoso 1. La literatura describe los primeros casos de trombosis portal y mesentérica en los años ochenta, siendo estos casos secundarios en su mayoría a procesos inflamatorios del apéndice cecal o a diverticulitis. La bacteria asociada con más frecuencia fue Bacterioides fragilis 2. La relación de Fusobacterium necrophorum con la trombosis de las venas porta y mesentérica está escasamente descrita en la literatura mundial. Las publicaciones sobre esta patología la relacionan con trastornos hematológicos como el déficit de antitrombina III, proteína C o anticuerpos anticardiolipina 2,5,7. La habilidad de Fusobacterium necrophorum para causar trombosis ha sido evidenciada in vitro e in vivo por poseer proteínas como adhesinas, hemaglutinas y agregantes plaquetarios 6. Fusobacterium necrophorum y otros Bacterioides son parte de la flora intestinal principalmente localizados en el ciego, apéndice, colon y recto, por lo que si tenemos a un paciente con trombosis mesentérica o portal es importante descartar la presencia de un foco infeccioso abdominal. Se debe tener en cuenta también la posibilidad de colangitis ascendente, enfermedad inflamatoria intestinal, neoplasias intrabdominales o procesos linfoproliferativos 8. Si todas estas condiciones son descartadas el origen será idiopático. La presentación de esta enfermedad tiene un espectro amplio desde la ausencia de síntomas hasta el abdomen agudo. En el caso de nuestra paciente, la forma de presentación fue fiebre sin foco claro. El diagnóstico se llevó a cabo mediante la TAC con contraste y aunque solo se identificó una elevación transitoria de anticoagulante lúpico, se manejó con anticoagulación por presentar compromiso de las venas mesentéricas. De manera paralela se mantuvo terapia antibiótica de amplio espectro, que fue modificada de acuerdo a los resultados de los hemocultivos. El pronóstico de una piletrombosis está determinado por el tamaño, la extensión y la presentación aguda o crónica de ésta. El compromiso de la vena porta no suele ser sintomático pero si se mantiene en el tiempo conllevará desarrollo de varices esofágicas 15. Si la trombosis involucra los vasos mesentéricos, puede producirse isquemia con posterior necrosis intestinal que puede expresarse como un cuadro de dolor abdominal. En el contexto de la trombosis es importante realizar el estudio de hipercoagulabilidad correspondiente, así como la identificación de un factor infeccioso o neoplásico precipitante (apendicitis, pancreatitis necrotizante, diverticulitis, enfermedad de Behcet, lupus eritematoso sistémico, etc). El diagnóstico se basa en dos criterios: el de imagen (ecografía doppler, TAC con contraste) y el aislamiento microbiológico en los cultivos de sangre. Los antibióticos de amplio espectro (cobertura de gram negativos, estreptococos y anaerobios) deben iniciarse de forma empírica y mantenerse durante unas cuatro semanas, modificándolos de acuerdo al resultado de los cultivos. Los antibióticos recomendados en la literatura son: ampicilina, gentamicina, metronidazol, cefalosporinas de tercera y cuarta generación, piperacilina tazobactam. Los pacientes con abscesos hepáticos deberán recibir al menos 6 semanas de antibioterapia. Siendo recomendable la realización de drenaje si son mayores de 3 cm. El rol de la anticoagulación es controversial. De ser considerada, el objetivo principal se dirige a evitar que el trombo se extienda y cause una isquemia intestinal 16. Algunos autores recomiendan que los casos asociados a situaciones de hipercoagulabilidad de base (déficit de factores, mutaciones, neoplasias) o fiebre persistente refractaria a la antibioterapia, deberían ser anticoagulados por un tiempo no menor a tres meses y hasta seis inclusive. Del mismo modo aquellos pacientes con evidencia de compromiso de venas mesentéricas que tienen un riesgo aumentado de isquemia o infarto intestinal también se sumarian a la indicación 17,18. Estudios objetivaron que la anticoagulación además reducía el riesgo de embolización séptica hacia el hígado. La aparición de infarto o isquemia intestinal es indicación de cirugía. En los pacientes que requirieron cirugía de resección intestinal, la anticoagulación previa se asoció a mayor supervivencia post quirúrgica que la cirugía sola 9, 19. Respecto a la positividad del anticoagulante lúpico en este caso clínico, se concluye que actuó como reactante de fase aguda en el contexto infeccioso, verificándose el descenso de los niveles de éste una vez completado el tratamiento antibiótico.
CONCLUSIÓN
La presentación clínica de la pileflebitis y trombosis de las venas mesentéricas superior e inferior son atípicas en el caso que aquí presentamos, ya que aunque se confirmó una bacteremia por Fusobacterium necrophorum, la paciente no presentó dolor abdominal ni las manifestaciones típicas de una diverticulitis. Sin embargo los hallazgos de las pruebas de imagen (TAC), la positividad de los hemocultivos y la respuesta a la antibioterapia nos llevaron a asumir tras descartar otras patologías, que el foco infeccioso radicó en los divertículos.
BIBLIOGRAFÍA
1. Soo, R., Gisbell, I., Gallo, J. & Pokorny, C. S. Septic portal vein thrombosis due to Fusobacterium necrophorum. Aust N Z J Med 29 1999.
2. Michelle R. Redford, Richard Ellis and Colin J. Rees. Fusobacterium necrophorum infection associated with portal vein thrombosis. Journal of Medical Microbiology 2005.
3. Yuen-Hua Ni, Ning-Chi Wang, Ming Yieh Peng et al. Bacteroides fragilis bacteremia associated with portal vein and superior mesentery vein thrombosis secondary to antithrombin III and protein C deficiency: a case report. J. Microbiology Inmunol Infect 2002.
4. S. Casallo blanco, a. I. Muñoz ruiz, f. Marcos sánchez, L. De matías salces, j. Blanco gonzález1, c. Castañeda Bergamín. Pileflebitis secundaria a diverticulitis. Anales de Medicina Interna 2006.
5. George galyfos, Konstantinos Palogos & Nikolaos Kavouras. Septic internal jugular vein thrombosis caused by Fusobacterium necrophorum and mediated by a broken needle. Scandinavian Journal of Infectious Diseases 2014.
6. Angelike p. Liappis, md; afsoon d. Roberts, md; Arnold m. Schwartz, md, phd; gary l. Simon, md, phd. Thrombosis and Infection: A Case of Transient Anti-Cardiolipin Antibody Associated with Pylephlebitis. The american journal of the medical sciences 2003.
7. Etienne M, Guiet I, Abboud P, Pons JL, Jacquot S, Caron F. Fusobacterium nucleatum hepatic abscess with pylephlebitis associated with idiopathic CD4+ T lymphocytopenia. Clin Infect Dis 2001.
8. Terry Riordan. Human Infection with Fusobacterium necrophorum (Necrobacillosis), with a Focus on Lemierre’s Syndrome. Clinical Microbiology reviews, Oct 2007.
9. Miedema BW, Dineen P. The diagnosis and treatment of pyogenic liver abscesses. Ann Surg 1984;200:328-35.
10. David J. Schoetz, Jr., M.D., Suppurative thrombophlebitis of the portal vein resulting from inflammatory intra-abdominal conditions. American Surgeon, December, 1995.
11. Larsen, P. D., Chartrand, S. A. & Adickes, E. D. Fusobacterium necrophorum meningitis associated with cerebral vein thrombosis. Pediatr Infect Dis 1997.
